病例分析室|NO.62圍絕經(jīng)期AUB導(dǎo)致“難糾正”重度貧血一例病案分析分享人:周堅(jiān)紅�����,羅潔撰寫(xiě)人:王桂泉���,張弢一���、病例簡(jiǎn)介患者,女���,53歲��,已婚�����,1-0-2-1�����,因“停經(jīng)伴陰道流血1年余,再發(fā)加重2天”入院?����,F(xiàn)病史:患者1年余前末次月經(jīng)(2
病例分析室 | NO.62 圍絕經(jīng)期AUB導(dǎo)致 “難糾正”重度貧血一例病案分析
分享人:周堅(jiān)紅,羅潔
撰寫(xiě)人:王桂泉,張弢
一��、病例簡(jiǎn)介
患者��,女,53歲,已婚�,1-0-2-1,因“停經(jīng)伴陰道流血1年余,再發(fā)加重2天”入院�。
現(xiàn)病史:患者1年余前末次月經(jīng)(2019年6月)后出現(xiàn)不規(guī)則停經(jīng),間隔時(shí)間在5-8個(gè)月不等����,自訴前次“月經(jīng)”來(lái)潮在2020年1月�����,量多大于平素月經(jīng)量�,色暗紅�,伴較多血塊��,每日濕透5-6片夜用衛(wèi)生巾�����,持續(xù)5天干凈���,伴頭暈乏力��,無(wú)惡心嘔吐,無(wú)腹脹腹痛���,無(wú)陰道流液����,無(wú)潮熱盜汗,無(wú)心悸失眠���,頭暈乏力癥狀休息后自行緩解�,未予重視及就診。2天前患者無(wú)誘因下再次出現(xiàn)大量陰道流血����,色鮮紅���,伴較多血凝塊���,并感頭暈心悸�、大汗乏力,無(wú)惡心嘔吐,無(wú)腹脹腹痛�,無(wú)抽搐暈厥���,臥床休息后上述癥狀無(wú)緩解����,直至今日傍晚18時(shí)許患者突發(fā)一陣陰道流血�,如小便樣解出,持續(xù)近3分鐘后逐漸淋漓減少,伴下腹隱痛,遂來(lái)我院急診就診��,婦科檢查可觸及一較大宮頸腫塊���,查血紅蛋白53g/L�,超聲提示“子宮多發(fā)肌瘤(較大一個(gè)宮頸肌瘤伴變性可能)�����,右卵巢內(nèi)囊性塊”�,現(xiàn)患者少量血性分泌物��,腹痛緩解�����,伴頭暈乏力�����,輕度活動(dòng)后氣促��,急診擬“重度貧血,異常子宮出血��,子宮肌瘤“收住入院����。
既往史及家族史:1996年因“臀位”于本院行剖宮產(chǎn)��。否認(rèn)血液病�����、心臟病���、高血壓等其他系統(tǒng)疾病��,余既往史無(wú)殊��。
月經(jīng)史:初潮14歲�,平素周期40天,經(jīng)期5天,LMP:2019年6月�,量中���,色暗紅����,無(wú)痛經(jīng),白帶無(wú)殊。
一般查體:體溫37℃,脈搏83次/分,呼吸18次/分,血壓123 /53mmHg�,皮膚黏膜色澤蒼白�����,心肺聽(tīng)診無(wú)殊,雙下肢無(wú)水腫。
婦科檢查:外陰已婚未產(chǎn)式;陰道通暢,少量淡血性分泌物�;宮頸光��,暴露困難���,宮頸部可及一約8*7*5cm包塊�,質(zhì)硬,邊界清�,無(wú)觸痛;子宮前位��,常大����,質(zhì)中��,活動(dòng)可����,無(wú)壓痛��;雙附件未及明顯包塊及壓痛���。
輔助檢查:急診血常規(guī):血紅蛋白53g/L�。尿妊娠試驗(yàn)陰性。
入院婦科超聲:子宮前位����,宮體正常大,內(nèi)膜厚1.0cm(雙層)�,宮區(qū)見(jiàn)多個(gè)低回聲��,較大位于宮頸后唇7×6.9×6.4cm�,內(nèi)部回聲不均,邊界清�����。右卵巢內(nèi)見(jiàn)2.5×2.2×1.8cm囊性塊��,見(jiàn)分隔�����,內(nèi)液清���。左附件區(qū)未見(jiàn)明顯包塊�����。診斷結(jié)果:子宮多發(fā)肌瘤(較大一個(gè)宮頸肌瘤伴變性可能)���,右卵巢內(nèi)囊性塊��。
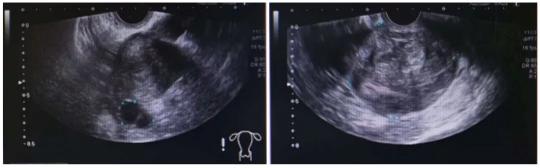
入院盆腔MRI:T1WI�、T2WI�、DWI及增強(qiáng)掃描子宮前傾位,明顯增大變形,子宮內(nèi)膜信號(hào)欠均,未見(jiàn)DWI高信號(hào)�,左側(cè)壁見(jiàn)大小約2.5×1.5×2.5cm結(jié)節(jié),宮頸區(qū)見(jiàn)大小約6.3×6.4×7.1cm���,T1WI呈等信號(hào),T2WI呈稍低信號(hào)���,DWI未見(jiàn)彌散受限,增強(qiáng)掃描不均勻強(qiáng)化�,其旁見(jiàn)團(tuán)塊狀異常信號(hào)灶�����,增強(qiáng)后未見(jiàn)明顯強(qiáng)化。右側(cè)附件區(qū)見(jiàn)大小約1.5×2.5×2.5cm長(zhǎng)T1WI長(zhǎng)T2WI信號(hào)影��,增強(qiáng)后未見(jiàn)強(qiáng)化����。盆腔淋巴結(jié)未見(jiàn)明顯腫大。診斷結(jié)果:宮頸肌瘤;子宮左側(cè)壁肌瘤�����;陰道積血;右側(cè)附件區(qū)囊性灶����,囊腫考慮�;子宮內(nèi)膜信號(hào)欠均,請(qǐng)結(jié)合臨床。
初步診斷:重度貧血,異常子宮出血�����,子宮多發(fā)肌瘤(其一為宮頸肌瘤),右側(cè)卵巢囊腫
診療計(jì)劃:
1. 入院后積極完善相關(guān)檢查�����;
2. 快速止血�、輸血、預(yù)防感染等對(duì)癥支持治療;
3. 必要時(shí)行分段診刮或急診手術(shù)���;
4. 密切關(guān)注患者陰道流血���、腹痛及生命體征�����。
二����、診治經(jīng)過(guò)
入院急診處置:上氧,開(kāi)放靜脈通路�,氨甲環(huán)酸1g靜滴止血��,輸注紅細(xì)胞懸浮液2U糾正貧血及改善攜氧能力�����,補(bǔ)液擴(kuò)充血容量�����。輸血前血紅蛋白50g/L���,輸血后58g/L。
入院第一天:
1. 患者情況:精神軟���,意識(shí)清����,貧血貌�����,仍有頭暈、乏力,口唇較前稍紅潤(rùn)��,陰道流血少���,無(wú)凝血塊�。
2. 處理:考慮患者凌晨入院時(shí)輸血后血紅蛋白上升不明顯����,繼續(xù)予輸注紅細(xì)胞3U。輸血后血紅蛋白(入院第二天)63g/L�。
入院第二天:
1. 患者情況:凌晨2:40一股陰道流血�����,濕透2-3片夜用衛(wèi)生巾����,有凝血塊�,有頭暈、乏力伴胸悶,精神軟�����,意識(shí)清���。
2. 輔助檢查:今晨急查血紅蛋白63g/L;生殖激素:LH 38.4IU/L,F(xiàn)SH 10.7IU/L,E2 911pmol/L��,P<0.16nmol/L�,PRL 43.8ng/mL���;腫瘤指標(biāo)、HPV、TCT、甲狀腺激素��、凝血功能等無(wú)殊����。
3. 處理:考慮輸血有效,為避免再次出血,予行分段診刮術(shù)�����,診刮過(guò)程順利,刮出少量?jī)?nèi)膜組織,予送病理�����,術(shù)中出血15mL����;術(shù)后予米非司酮10mg口服q12h+縮宮素10IU肌注bid止血�,頭孢呋辛鈉1.5g靜滴bid預(yù)防感染�,生血寧2片口服bid+焦糖鐵注射液0.2g靜滴生血治療。
入院第三天:
1. 患者情況:昨夜少量陰道流血���,頭暈��、乏力較前好轉(zhuǎn);上午10:35患者起床如廁時(shí)再次一股陰道流血,量約300mL�,頭暈、四肢無(wú)力伴胸悶,無(wú)法自行站立,貧血貌明顯��,意識(shí)尚清�,精神軟��;體征:體溫36.4℃,脈搏92次/分,血壓88/45mmHg。
2. 處理:立即予縮宮素10IU肌注����,縮宮素20IU靜滴�,葡萄糖酸鈣20ml靜推�,改米非司酮20mg口服bid�����,更換頭孢西丁2.0g靜滴q8h及補(bǔ)液擴(kuò)充血容量;予輸注懸浮紅細(xì)胞4U�,余對(duì)癥支持治療。
3. 輸血前:急查血常規(guī):血紅蛋白49g/L���,白細(xì)胞12.1×109/L���,中性粒細(xì)胞分類(lèi)74.2%;血鉀3.36mmol/L,總鈣2.05mmol/L�����;總蛋白48.3g/L�,白蛋白31.4g/L�;心電圖無(wú)殊�����。輸血后:患者體溫最高38.7℃,物理降溫后37.6℃�����,查血紅蛋白(入院第四天)67g/L�����,CRP 1.5mg���,降鈣素原0.09ng/L。
入院第四天:
1. 患者情況:昨夜少量陰道流血,頭暈�、乏力較前稍緩解,精神稍軟,意識(shí)清�,無(wú)胸悶氣急等����;13:55患者如廁時(shí)陰道流血多�����,量約50ml�,癥狀同前���。
2. 處理:加用卡前列甲酯栓2枚塞肛����,繼續(xù)前縮宮素+米非司酮止血,頭孢西丁預(yù)防感染及對(duì)癥支持治療。
入院第五天:
1. 患者情況:昨夜陰道流血多���,量如月經(jīng)量����,頭暈�����、乏力未緩解���,精神軟�����,意識(shí)清,無(wú)胸悶氣急���。
2. 輔助檢查:血紅蛋白48g/L;診刮病理回報(bào):(宮腔)破碎子宮內(nèi)膜不規(guī)則增生�����。
3. 處理:予輸注懸浮紅細(xì)胞3U,繼續(xù)前治療��。輸血后查血紅蛋白(入院第六天)69g/L。
入院第六�����、七天:
1. 患者情況:精神狀態(tài)逐漸好轉(zhuǎn),陰道流血逐漸減少���,頭暈����、乏力逐漸緩解�,口唇�����、面色較前紅潤(rùn)��,無(wú)其他不適主訴�。
2. 輔助檢查:血紅蛋白(出院前)74g/L�����。
3.出院診斷:異常子宮出血,子宮多發(fā)性平滑肌瘤(其一為宮頸肌瘤),右側(cè)卵巢囊腫�����,中度貧血;療效評(píng)價(jià):好轉(zhuǎn)。
4. 出院醫(yī)囑:
1. 充分告知再次子宮出血風(fēng)險(xiǎn)及后續(xù)可選的AUB診療方案�,患者及家屬表示定期門(mén)診隨診并同時(shí)考慮再?zèng)Q定選擇何種方案��。
2. 出院帶藥:氨甲環(huán)酸片(妥塞敏)1片口服每天3次;生血寧片2片口服每天2次����;多糖鐵復(fù)合物膠囊(力蜚能)2??诜刻?次��;米非司酮片1片口服12小時(shí)1次�����。
出院后一周:
1. 患者情況:精神佳,無(wú)陰道流血����,無(wú)貧血貌�,無(wú)其他不適主訴�。
2. 輔助檢查:血紅蛋白109g/L���?����;颊邲Q定藥物保守治療�。
三����、病例討論
知識(shí)點(diǎn)
1. 排卵障礙性異常子宮出血(AUB-O)
1) AUB-O簡(jiǎn)介
異常子宮出血(AUB)是婦科臨床常見(jiàn)的癥狀,指不符合正常月經(jīng)周期“四要素”(即月經(jīng)的頻率��、規(guī)律性���、經(jīng)期長(zhǎng)度和出血量)的正常參數(shù)范圍����、并源自子宮腔的出血�����。采用FIGO標(biāo)準(zhǔn)“PALM-COEIN”分型標(biāo)準(zhǔn)可分為9個(gè)亞型,其中排卵障礙性異常子宮出血(AUB-O)最為常見(jiàn)���,約占AUB的50%�����。主要由排卵障礙導(dǎo)致,包括無(wú)排卵、稀發(fā)排卵和黃體功能不足�����。
2) AUB-O發(fā)病機(jī)制
主要由下丘腦-垂體-卵巢軸(HPO)功能異常引起。
A) 無(wú)排卵性AUB-O。因HPO軸發(fā)育不完善�、卵巢局部調(diào)控因子異?�;蚵殉补δ芟陆祵?dǎo)致無(wú)周期性排卵�,在不同年齡階段表現(xiàn)不盡相同�。
① 青春期:雌激素對(duì)垂體和下丘腦形正反饋,從而促進(jìn)月經(jīng)中期LH峰形成導(dǎo)致排卵���。而青春期女性���,F(xiàn)SH呈持續(xù)性低水平��,卵泡不成熟�,合成分泌雌激素減少,LH峰不能形成從而無(wú)排卵����、月經(jīng)異常。
② 育齡期:流產(chǎn)或產(chǎn)后��、內(nèi)外環(huán)境改變��、勞累、情緒波動(dòng)、應(yīng)激以及疾病(如PCOS)等�,導(dǎo)致的HPO軸紊亂�。
③ 絕經(jīng)過(guò)渡期:卵巢分泌的雌激素減少�����,垂體促性腺激素持續(xù)高水平導(dǎo)致排卵前LH峰無(wú)法形成,不能促進(jìn)卵子排出�。常表現(xiàn)為陰道不規(guī)則出血����,持續(xù)淋漓不盡或大量出血。
B) 有排卵性AUB-O�����。有排卵性AUB-O目前一般認(rèn)為與子宮內(nèi)膜局部纖溶酶活性過(guò)高或前列腺素血管舒縮因子分泌比例失衡有關(guān)。
3) AUB-O診斷
其診斷核心為排除性診斷����。需結(jié)合病史、查體���、輔助檢查等排除導(dǎo)致AUB的其他可能病因,如診療效果不佳����,建議重新考慮診斷是否確切并進(jìn)一步檢查。
A) 病史:重點(diǎn)詢(xún)問(wèn)出血史���,至少記錄近3次的子宮出血情況;不同年齡段考慮不同的常見(jiàn)病因���;注意詢(xún)問(wèn)性生活情況和避孕措施以除外妊娠或產(chǎn)褥相關(guān)出血����;詢(xún)問(wèn)既往檢查�,以排除“PALM”的證據(jù)等�;其他情況如體質(zhì)量、生活習(xí)慣、情緒�、服藥史�、經(jīng)間期出血(IMB)情況等����。
B) 查體:尤其對(duì)于急性AUB及治療效果不滿意的患者����,初診時(shí)的查體非常重要�����。需注意生命體征及相關(guān)線索�����,如肥胖、消瘦����、多毛�����、泌乳�、皮膚瘀斑、色素沉著�、盆腔包塊�、腹部壓痛等���。有性生活者使用陰道窺具并盆腔檢查,有助于確定出血來(lái)源并排除陰道、子宮頸病變;無(wú)性生活者必要時(shí)經(jīng)肛門(mén)直腸檢查盆腔異常。
C) 輔助檢查:
① 2項(xiàng)基本檢查����,血常規(guī)——評(píng)估出血嚴(yán)重程度并除外AUB-C(凝血功能異常導(dǎo)致的AUB),B超檢查——排除或發(fā)現(xiàn)“PALM”、AUB-I�、AUB-N的線索����。
② 最常用的檢查,基礎(chǔ)體溫測(cè)定及估計(jì)下次月經(jīng)前5~9d的�����。
③ 早卵泡期FSH、LH�、PRL�����、E2�、T和TSH等����。④ 對(duì)于年齡≥45歲、長(zhǎng)期不規(guī)律子宮出血、有子宮內(nèi)膜癌高危因素�����、B超提示子宮內(nèi)膜過(guò)度增厚并回聲不均�����、藥物治療效果不滿意者應(yīng)行診刮并病歷檢查����,以排除內(nèi)膜病變;有條件者推薦宮腔鏡下活檢����。
4) AUB-O治療原則
AUB-O的治療原則是�����,急性出血期維持一般狀況和生命體征��,積極支持療法(輸液���、輸血),盡快止血并糾正貧血;血止后調(diào)整周期,預(yù)防子宮內(nèi)膜增生和 AUB 復(fù)發(fā)。有生育要求者行誘導(dǎo)排卵治療,完成生育后應(yīng)長(zhǎng)期隨訪�,并進(jìn)行相關(guān)的科普教育。由于 AUB-O 涉及從初潮到絕經(jīng)的各年齡段�����,不同年齡段的常見(jiàn)病因不同�����,臨床表現(xiàn)多樣,患者需求也不同�,涉及發(fā)育�、生殖和避孕等�,治療措施需全面考量����。
2. 圍絕經(jīng)期AUB及相關(guān)進(jìn)展
排卵功能障礙是圍絕經(jīng)期AUB最常見(jiàn)的原因,但其診斷和治療需與育齡期AUB相區(qū)分。
1) 圍絕經(jīng)期AUB診斷評(píng)估流程
圖1 圍絕經(jīng)期AUB診斷評(píng)估流程
2) 圍絕經(jīng)期AUB-O的治療
A) 藥物治療
① 性激素藥物治療��。孕激素內(nèi)膜脫落法(全或后半周期應(yīng)用孕激素,或稱(chēng)“藥物刮宮”)�����,雌激素內(nèi)膜生長(zhǎng)法(大劑量雌激素修復(fù)內(nèi)膜創(chuàng)面止血�,又稱(chēng)“子宮內(nèi)膜修復(fù)法”)�����,孕激素內(nèi)膜萎縮法(大劑量孕激素使內(nèi)膜同步分泌化而止血)����,COC等。
② 非激素類(lèi)止血藥��。米非司酮���,近年來(lái)小劑量米非司酮治療難治性圍絕經(jīng)期AUB取得了明顯療效,聯(lián)合應(yīng)用米非司酮+中藥固崩湯或聯(lián)合米非司酮+消融術(shù)值得臨床上推廣應(yīng)用�����;抗纖溶藥物氨甲環(huán)酸�����;補(bǔ)充鐵劑�����、維生素C��、蛋白質(zhì)��,嚴(yán)重貧血者予輸血,流血時(shí)間長(zhǎng)予抗生素預(yù)防感染。
B) 非藥物治療
① 診斷性刮宮術(shù)�����。對(duì)于病程長(zhǎng)、藥物治療效果不佳�����、出血嚴(yán)重者���、B超提示宮腔異常者可行診斷性刮宮術(shù)。止血效果迅速����,同時(shí)可了解內(nèi)膜病變����。
② LNG-IUS系統(tǒng)(商品名曼月樂(lè)環(huán))��。局部釋放左炔諾孕酮��,移植子宮內(nèi)膜生長(zhǎng),可減少出血量,適合病程長(zhǎng)�����、病情反復(fù)發(fā)作���、肥胖和圍絕經(jīng)期患者���。
③ 子宮動(dòng)脈栓塞術(shù)�。一般僅用于搶救生命���。
④ 宮腔鏡手術(shù)�����。疑有子宮內(nèi)膜器質(zhì)性疾病��、子宮內(nèi)膜息肉、粘膜下肌瘤所致急性出血時(shí),可行宮腔鏡下診刮術(shù)�、息肉切除術(shù)��、粘膜下肌瘤切除術(shù)等�。
⑤ 子宮全切術(shù)����。適合藥物治療無(wú)效,持續(xù)性子宮內(nèi)膜增生�����、出血不能控制�����,內(nèi)膜增生進(jìn)展為不典型增生或不耐受藥物治療者��。⑥ 子宮內(nèi)膜去除術(shù)�����。適合藥物治療無(wú)效或不耐受藥物治療,又不能接受子宮切除術(shù)者。但內(nèi)膜去除術(shù)不應(yīng)該作為AUB-O治療常規(guī)方法���,尤其不推薦用于AUB-O導(dǎo)致的子宮內(nèi)膜增生和癌變的治療�����。
3) 圍絕經(jīng)期AUB-L的治療
AUB-L藥物治療的目的是緩解子宮肌瘤相關(guān)癥狀�����。米非司酮和GnRH-a既可以改善貧血又能縮小肌瘤���,而COC�����、LNG-IUS���、氨甲環(huán)酸和NSAID則只能改善貧血癥狀而不能縮小肌瘤,適用于非粘膜下肌瘤的重度月經(jīng)量增多者�。子宮肌瘤藥物治療的禁忌證包括:肌瘤生長(zhǎng)較快或肌瘤發(fā)生變性����,不能除外惡變����,粘膜下肌瘤癥狀明顯���,漿膜下肌瘤發(fā)生扭轉(zhuǎn)時(shí)�。治療詳見(jiàn)《子宮肌瘤的診治中國(guó)專(zhuān)家共識(shí)》。
分析點(diǎn)
1. 該患者診斷分析
根據(jù)現(xiàn)病史�、輔助檢查患者目前處于絕經(jīng)過(guò)渡期晚期,故有AUB-O。目前較為公認(rèn)的生殖衰老分期金標(biāo)準(zhǔn)為2011年發(fā)表的“生殖衰老研討會(huì)分期+10”(STRAW+10)系統(tǒng)(圖2)����?��;颊連超提示子宮多發(fā)肌瘤(較大一個(gè)宮頸肌瘤伴變性可能�,大小約7×6.9×6.4cm)����,且診刮術(shù)中僅刮出少量?jī)?nèi)膜,且術(shù)后第一天、第二天均出現(xiàn)大量陰道到出血���,故可能有AUB-L�����。因此該患者異常子宮出血類(lèi)型考慮為:AUB-O合并AUB-L���。
圖2 生殖衰老研討會(huì)分期+10系統(tǒng)
注:*在周期第2-5天取血雌二醇升高;
* *依據(jù)目前采用的國(guó)際垂體激素標(biāo)準(zhǔn)的大致預(yù)期水平
2. 該患者出血情況分析
患者出血整體表現(xiàn)為持續(xù)出血,大量出血����,輸血后上升不明顯等特點(diǎn)。入院后該患者的血紅蛋白變化趨勢(shì)如圖3所示。患者貧血貌明顯����,頭暈�、乏力持續(xù)不緩解,有時(shí)伴胸悶����,入院前兩天出血表現(xiàn)為持續(xù)性陰道出血多�,后期表現(xiàn)為間斷性大量出血�����?��;颊呖偣草斪腋〖t細(xì)胞12U,均無(wú)明顯輸血反應(yīng)��,且前兩次輸血后血紅蛋白上升不明顯,第三、四次輸血后米非司酮+縮宮素加大劑量��,血紅蛋白上升明顯����,陰道流血減少,貧血癥狀緩解。出院后米非司酮+氨甲環(huán)酸+補(bǔ)貼藥物口服維持�,出院后第7天復(fù)查血紅蛋白109g/L。
圖3 患者入院后血紅蛋白變化趨勢(shì)
3. 患者治療情況分析
1) 輸血治療�。該患者AUB合并重度貧血�,血紅蛋白持續(xù)低于60g/L���,出血量大��,甚至一度瀕臨休克��,有輸血指征��。急性重癥AUB合并重度貧血����、極重度貧血、休克患者���,推薦首選輸血��、補(bǔ)液擴(kuò)充血容量,初步排除結(jié)構(gòu)異常性疾病后,輔以孕激素�����、COC和氨甲環(huán)酸等藥物治療。
2) 分段診刮術(shù)���。該患者入院前B超提示內(nèi)膜偏厚�,信號(hào)不均,不排除子宮內(nèi)膜病變。診刮術(shù)中僅刮出少量?jī)?nèi)膜組織����,術(shù)后病理提示“子宮內(nèi)膜不規(guī)則增生”�����,故不排除合并AUB-M可能����。但需注意的是���,單純的分段診刮術(shù)只有止血�����、明確子宮內(nèi)膜病理診斷的作用����,所以“一次應(yīng)用有效”,后續(xù)仍需藥物治療��,應(yīng)盡量避免反復(fù)不必要的診刮�。
3) 米非司酮����。米非司酮是較為新型的可直接作用于下丘腦-垂體系統(tǒng)導(dǎo)致促性腺激素分泌減少的孕激素拮抗劑��,不良反應(yīng)少���,對(duì)子宮內(nèi)膜孕酮受體的親和力比黃體酮強(qiáng)5倍,能夠促進(jìn)子宮內(nèi)膜萎縮,改善貧血癥狀�����。該藥還可直接或間接作用于卵巢����,使顆粒細(xì)胞凋亡,促進(jìn)卵泡萎縮��,減少卵巢雌激素分泌��,導(dǎo)致閉經(jīng)。此外��,作為孕激素受體拮抗劑��,可抑制孕激素作用子宮肌層����,使間質(zhì)細(xì)胞生成減少�����、誘導(dǎo)子宮肌瘤細(xì)胞凋亡���、抑制肌瘤血管生成����,導(dǎo)致子宮肌瘤萎縮、體積減少、數(shù)目減少��。因此,米非司酮對(duì)于異常子宮出血尤其AUB-O合并AUB-L患者具有良好的治療效果�����。對(duì)于使用劑量���,如今仍未達(dá)到統(tǒng)一共識(shí)。目前推薦小劑量長(zhǎng)中期使用或大劑量短期使用���,持續(xù)大劑量使用可導(dǎo)致人體內(nèi)積蓄,血藥濃度持續(xù)增高增加不良反應(yīng)發(fā)生率��。
4) 其他可選治療方式��。
A) 手術(shù)治療。該患者無(wú)生育需求�����,因后續(xù)可能再次出血不能控制、子宮內(nèi)膜進(jìn)展為不典型增生或惡變���,可考慮子宮全切術(shù);患者宮頸肌瘤較大(7×6.9×6.4cm)����,有較強(qiáng)的保留子宮意愿�,可考慮子米非司酮等藥物控制出血并待肌瘤體積縮小后擇期行子宮肌瘤剔除術(shù)���;當(dāng)AUB-M不除外時(shí)一般不推薦子宮內(nèi)膜切除術(shù)�����,因?yàn)樽訉m內(nèi)膜去除術(shù)不能保證取出所有病灶,反而因?yàn)樽訉m內(nèi)膜完整性和持續(xù)性的破壞可能導(dǎo)致宮腔粘連,妨礙子宮內(nèi)膜組織病理學(xué)監(jiān)測(cè)����。
B) 促性腺激素釋放激素激動(dòng)劑�。GnRH-a通過(guò)刺激垂體急劇釋放促性腺激素(“點(diǎn)火效應(yīng)”)��,使垂體促性腺細(xì)胞上的GnRH受體被占滿����、耗盡���,從而抑制促性腺激素分泌�����,阻斷卵巢雌孕激素合成,此外還可使ER合成減少�����,達(dá)到使肌瘤萎縮、體積縮小�、抑制內(nèi)膜增生從而糾正貧血的效果。目前研究發(fā)現(xiàn)10mg/天使用米非司酮大于6個(gè)月時(shí)��,部分患者出現(xiàn)輕度抗糖皮質(zhì)激素效應(yīng)伴血清皮質(zhì)醇波動(dòng),且患者依從性下降��,而GnRH-a只需每28d肌內(nèi)或皮下注射一次���,方便快捷�����,同時(shí)縮小肌瘤及緩解盆腔壓迫效果明確����,對(duì)于該患者GnRH-a不失為一個(gè)更優(yōu)的選擇��。
總結(jié)與反思
AUB是圍絕經(jīng)期的標(biāo)志性事件,在圍絕經(jīng)期患者的所有婦科咨詢(xún)中����,AUB占70%以上,發(fā)生率高�����,病因復(fù)雜,且診斷和治療仍然存在很多亟待統(tǒng)一和規(guī)范的問(wèn)題�。該患者處于絕經(jīng)過(guò)渡期����,考慮AUB-O合并AUB-L導(dǎo)致重度貧血�����,且持續(xù)出血�����、出血量大����、瀕臨休克�,使用止血藥物且多次輸血后仍然難以糾正��,其診斷和曲折的治療過(guò)程給予臨床上很多提示和需要改進(jìn)的地方����。圍絕經(jīng)期AUB其核心為排除性診斷,需經(jīng)合理診斷評(píng)估流程后將有結(jié)構(gòu)異常(病因可能為惡性腫瘤���、增生、息肉��、肌瘤)的圍絕經(jīng)期AUB及無(wú)結(jié)構(gòu)異常(病因可能為排卵功能障礙、子宮內(nèi)膜正常的局部纖溶系統(tǒng)亢進(jìn)或前列腺素合成異常,以及可能性較小的凝血功能障礙或醫(yī)源性因素)的圍絕經(jīng)期AUB區(qū)分開(kāi)來(lái)���。圍絕經(jīng)期急性AUB與慢性AUB的治療方式不同,當(dāng)合并重癥貧血甚至休克時(shí)���,應(yīng)擴(kuò)充血容量��、糾正休克和藥物治療等方式及時(shí)止血�����,盡快明確診斷后,從全局角度和個(gè)體化方案出發(fā)��,針對(duì)不同類(lèi)型的AUB及疾病進(jìn)展情況應(yīng)盡早選用合理類(lèi)型和劑量的藥物或合理的手術(shù)方式進(jìn)行綜合治療����,從而改善疾病進(jìn)展和預(yù)后以及患者的生活質(zhì)量。

